| 小細胞癌 | 扁平上皮癌 | 腺癌 | 大細胞癌 | |
| 頻度 | 14.2% | 37.7% | 39.8% | 7.1% |
| 喫煙との関連 | ++ | ++ | ± | + |
| 好発部位 | 肺門部 | 肺門部 | 肺野末梢 | 中間領域〜末梢 |
| 病理像 | 小型の未分化な細胞がびまん性に胞巣状・索状に増殖。時にロゼットまたは小管腔を形成する。間質は少ない | 角化・細胞間橋を有する細胞が充実性に胞巣を形成 | 癌細胞が管状・腺房状・乳頭状に増殖。粘液産生もみられる | 大きな核、著明な核小体、豊富な細胞質を有する大型細胞が特定の配列を示さず胞巣を形成 |
| 画像的特徴 | 早期からリンパ節転移を起こしやすいため、腫瘤陰影の大きさのわりには閉塞性肺炎・無気肺などの2次陰影が少ない | 辺縁明瞭で、notch sign,lobulationがみられる。腫瘤の末梢側に閉塞性肺炎・無気肺※を示す。時に空洞形成もみられる | 辺縁不鮮明で、spicular radiation,fuzzy margin,鋭いnotch signがみられる。胸膜陥入像を示すことが多い | 辺縁明瞭で、鈍なnotch signを示し、内部は比較的均一で、濃度が高い。増殖速度が速く、腫瘤陰影は一般に大きい |
| 転移性 | 非常に転移が速い | 局所再発しやすい | 脳などへ遠隔転移しやすい | |
| 治療 | 化学療法が 第1選択 | StageⅢA以下では手術が行われる(StageⅠ・Ⅱでは根治手術、StageⅢAでは姑息的手術)。StageⅢB以上では手術は不可能で、内科的療法が行われる | ||
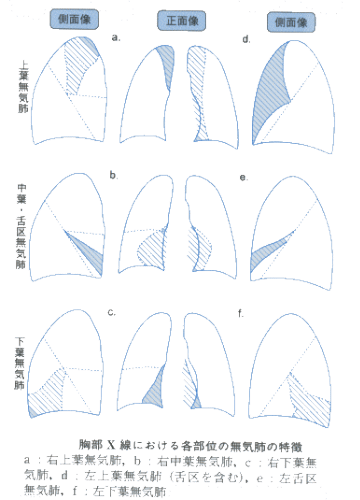
| ※ | 無気肺 肺葉や肺区域内のガスの消失によって肺容量が減少した状態のこと。胸部X線画像において、下図のような特徴的パターンを示すことから診断が可能である。 |

| TX | 原発腫瘍の存在が判定できない、あるいは画像上または気管支鏡的に観察できないが、喀痰または気管支洗浄液中に悪性細胞が存在する | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| T0 | 原発腫瘍を認めない | ||||||||||
| Tis | 上皮内癌 | ||||||||||
| T1 | 腫瘍の最大径が3cm以下で、肺組織または臓側胸膜に囲まれており、気管支鏡的に癌浸潤が葉気管支より中枢に及ばないもの(=主気管支に及んでいない) | ||||||||||
| T2 | 腫瘍の大きさまたは進展度が以下のいずれかであるもの:
| ||||||||||
| T3 | 大きさと無関係に
| ||||||||||
| T4 | 大きさと無関係に
| ||||||||||
| NX | 所属リンパ節が判定できない |
|---|---|
| N0 | 所属リンパ節転移なし |
| N1 | 同側気管支周囲および/または同側肺門リンパ節及び肺内リンパ節転移で、原発腫瘍の直接浸潤を含む |
| N2 | 同側縦隔リンパ節転移および/または気管分岐部リンパ節転移 |
| N3 | 対側縦隔、対側肺門、同側または対側斜角筋前、又は鎖骨上窩リンパ節転移 |
| MX | 遠隔転移が判定できない |
|---|---|
| M0 | 遠隔転移なし |
| M1 | 遠隔転移あり。同側又は対側の他肺葉内に存在する腫瘍結節を含む |
| 潜伏癌 | TX | N0 | M0 |
|---|---|---|---|
| 0期 | Tis | N0 | M0 |
| ⅠA期 | T1 | N0 | M0 |
| ⅠB期 | T2 | N0 | M0 |
| ⅡA期 | T1 | N1 | M0 |
| ⅡB期 | T2 T3 | N1 N0 | M0 M0 |
| ⅢA期 | T1 T2 T3 | N2 N2 N1, N2 | M0 M0 M0 |
| ⅢB期 | Tは無関係 T4 | N3 Nは無関係 | M0 M0 |
| Ⅳ期 | Tは無関係 | Nは無関係 | M1 |
| 症 候 | 原発巣による | ・咳嗽・喀痰(肺門部発生の扁平上皮癌・小細胞癌に多い) ・血痰(20%;肺門部早期癌に多くみられる) ・胸痛(20%;腫瘍の壁側胸膜・縦隔・肋骨への浸潤により生じる) ・発熱(腫瘍・壊死・2次性細菌感染などによる) ・喘鳴(太い気管支内腔にポリープ様の腫瘍が存在する場合) |
| 胸郭内臓器 への浸潤・ 転移による |
| |
| 遠隔臓器への 転移による | ・脳転移による症状(頭痛・嘔吐・言語障害・片麻痺・意識障害など) ・骨転移による症状(限局性の疼痛) ・その他、肝・リンパ節・副腎に転移しやすい | |
| 転移と無関係 |
| |
| 診断 | 肺癌は無症状の時期、たとえ有症状でも腫瘍が限局している時期に発見し、診断・治療することが望ましい。肺癌早期発見のための集団検診は胸部X線写真と喀痰細胞診が行われている。近年、微小な肺癌発見のため、ヘリカルCT検査も行われている | |
| 術式 | 特徴 |
| 標準術式 | Ⅰ・Ⅱ期に対する肺葉切除と同側の肺門・縦隔リンパ節郭清を行うという術式。5年生存率は、Ⅰ期で65〜80%、Ⅱ期で40〜50%となっている。 |
| 拡大手術 | 進行肺癌に対し原発腫瘍や転移したリンパ節から病変が及んだ隣接臓器の合併切除を伴う術式。ⅢA期は外科的切除が比較的容易であり、20〜35%の5年生存率が得られているが、ⅢB期以上では完全切除が困難なことが多く、手術をあきらめざるを得ない場合が多い。 |
| 縮小手術 | 早期の原発性肺癌に対して楔状切除や区域切除といった肺葉切除以下の切除を行う術式。心肺機能の低下や全身状態に問題があり、肺葉切除が不可能なためやむを得ず行う消極的縮小手術と、肺葉切除が可能な症例に対し楔状切除や区域切除を行い、肺切除を行った時と同じような治療成績を期待して行う積極的縮小手術とに分けることができる。 |
| 胸腔鏡下手術 | 微小な肺野型肺癌に対して、縮小手術の1手段として行われる手術。肺癌に対するリンパ節郭清を含めた肺葉切除も胸腔鏡下に行われている。 |
| SEO | [PR] 爆速!無料ブログ 無料ホームページ開設 無料ライブ放送 | ||
