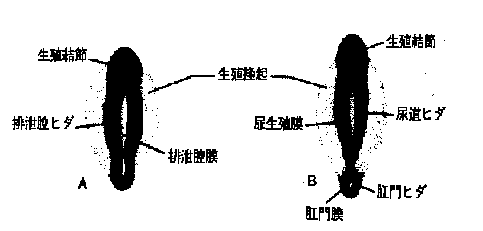
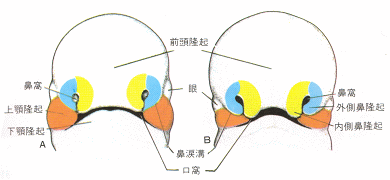
 胎生4週末に顔面隆起が出現する。これは主として第1鰓弓で形成されている。口窩の側方に上顎隆起、尾方に下顎隆起が区別される。さらに、脳胞腹側の間葉の増殖により形成される前頭鼻隆起は口窩の上縁を形成する。そしてこの両側に前脳腹方部の誘導により、体表外胚葉が肥厚して鼻板ができる。
胎生4週末に顔面隆起が出現する。これは主として第1鰓弓で形成されている。口窩の側方に上顎隆起、尾方に下顎隆起が区別される。さらに、脳胞腹側の間葉の増殖により形成される前頭鼻隆起は口窩の上縁を形成する。そしてこの両側に前脳腹方部の誘導により、体表外胚葉が肥厚して鼻板ができる。
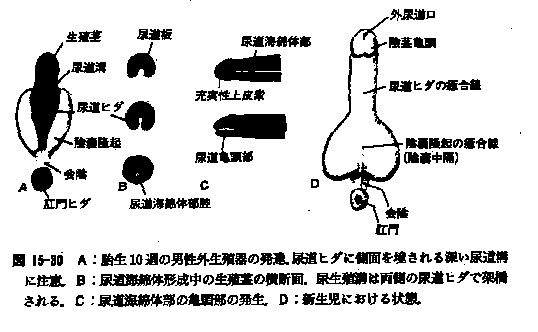
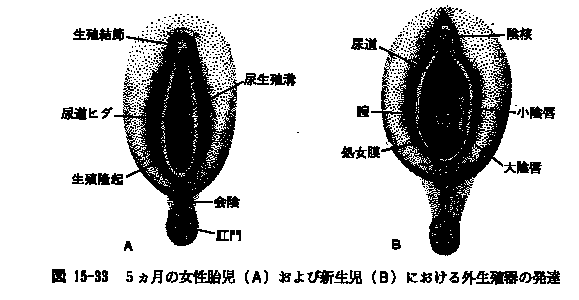
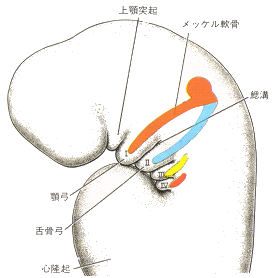 鰓弓は神経提細胞が顔面領域に移動して発生第4~5週に出現する。各鰓弓を隔てるのが鰓溝である。一方この2者の発生にともなって、前腸最先端の咽頭腸の側壁に沿ってポケット状の突出ができる。これが咽頭嚢である。
鰓弓は神経提細胞が顔面領域に移動して発生第4~5週に出現する。各鰓弓を隔てるのが鰓溝である。一方この2者の発生にともなって、前腸最先端の咽頭腸の側壁に沿ってポケット状の突出ができる。これが咽頭嚢である。| 鰓弓 | 咽頭嚢から分化 | 鰓弓軟骨から分化 |
| Ⅰ | 中耳(耳管・鼓室) | 耳小骨のうちのツチ骨、キヌタ骨 |
| Ⅱ | 口蓋扁桃(いわゆるヘントウセン。風邪引いたら真っ赤になるやつ) | 耳小骨のうちのアブミ骨・茎状突起・茎舌骨靭帯 |
| Ⅲ | 上皮小体(甲状腺上のCaイオンの濃度調節をする)・胸腺(リンパ球の分化に関係) | 舌骨体 |
| Ⅳ | 上皮小体・胸腺の痕跡 | 甲状軟骨 |
| Ⅵ | 輪状軟骨 |
| SEO | [PR] 爆速!無料ブログ 無料ホームページ開設 無料ライブ放送 | ||
