| ���Սo |
| ||||||||||
| �� �� �� | �q�{ uterus |
| |||||||||
| ���� fallopian tube |
| ||||||||||
| ���� ovary |
| ||||||||||
| �T vagina |
| ||||||||||
| �O���� |
| ||||||||||
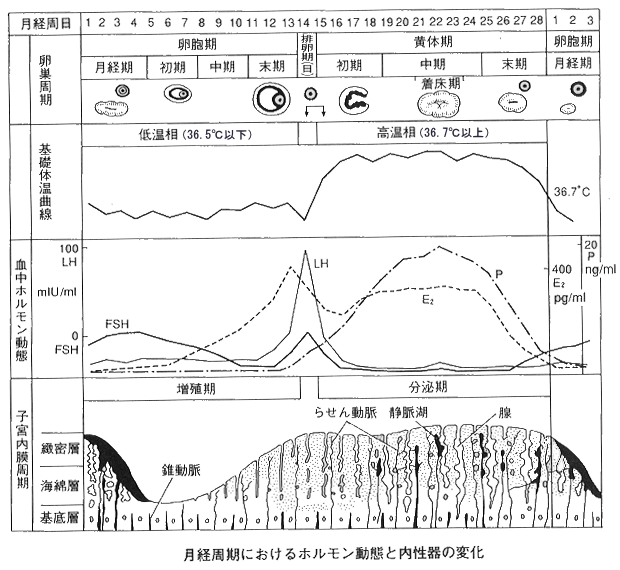
| ��b�̉� | �ቷ�� | ������ |
| �@ | ���̂̑ޏk�ɂ��v���Q�X�e�����͒ቺ���A��b�̉��͔r���܂Œቷ���ƂȂ� | ���̂��番�傳���v���Q�X�e���������������ɍ�p���Ċ�b�̉����㏸���� |
| �������� | ���E�� | ���̊� |
| �@ | FSH�̎h���ɂ�蕡���̗��E������B���E�̒i�K�Ŏ�ȗ��E���I������� ���痑�E���������זE����G�X�g���W�I�[�������傳���B�O���[�t�זE��LH�T�[�W�ɂ��j�r�����N���� | �r������������זE�͉��̍זE�ɕ�������B���̂���G�X�g���W�I�[���E�v���Q�X�e���������傳��� ���̂̎����͖�14���ԂŁA�ޏk���� |
| �������� | ���B�� | ����� |
| �@ | �G�X�g���W�I�[���̍�p�œ����B�͑��B���� �����͔�����A�����B�͉I�Ȃ��� �Ԏ��͕����ɂȂ� ���B������ɂ͑B�זE�̊j�̋U�d�w���F�߂��� | �v���Q�X�e�����ɂ������B�̕��呜�A�Ԏ��̕ω����N����B�B�o�ɂ̓O���R�[�Q���⃀�R�����ނ����傳��� �Ԏ��ɂ͕����E���������F�߂��� ����������ɂ��j����E�E�B�o�̉I�ȉ����F�߂��� |
| ��� | ���� | ������ | ���呟�� | ��ȍ�p |
| ���B�h�� �z������ gonadotropin | ���E�h���z������ �iFSH�j | �����̑O�t | �������זE�̑��B�𑣐i�����E�̔��瑣�i LH�Ƌ��͂������E��estrogen�̎Y���E����𑣐i ���q�`���𑣐i | |
| ���̌`���z������ �iLH�j | �����̑O�t | ���E�ł�androgen�Y���𑣐i��estrogen�Y���Ɋ�^ �r�����ɂ��r������N�A����������ĊJ�A�������זE�����̉� ���̊��ɂ����̂��ێ� | ||
| �q�g�O�ѐ��S�i�h�g���s�� �ihCG�j | �ٔ��O�� | �D�P�����ɑ��ʂɕ��傳��A�ٔՌ`���Ɋ�^ ���̂�progesterone����𑣐i �َ��ɑ����p�Ƃ��āA���t�����DHA�Y�����i�A�����ł̃e�X�g�X�e�����Y�����i�A���B�������i�A�����ł�FSH�l��petc. | ||
| �����z������ | estrogen | estrone�iE1�j | �����i���E�E���́j ���b�g�D | �q�{�����̑��B���i�A�q�{�̔�呣�i�E���k�A�q�{��ǔS�t�̕��呣�i�i�ˎq�{���pH�̃A���J�����j�A��ǔS�t�̔S�f����ቺ�A���lj^���̑��i�A���[�̔��瑣�i�A�j���זE��}���A��2�������𑣐i�APRL���呣�i�APRL���Z�v�^�[�������A�T�̊p���𑣐i |
| estradiol�iE2�j | �����i���E�E���́j | |||
| estriol�iE3�j | �ٔ� | |||
| progestogen | progesterone�iP�j | �������� | �q�{�����̕��呣�i�A�q�{�̎��k�}���i���D�P�ێ��j�A�q�{��ǔS�t�̕���}���A���B����B�̔��瑣�i�A�̉��㏸�A�T�̊p����}�� | |
| �j���z������ | androgen | testosterone�iT�j androstenedione DHA-S | ���� ���t | �j�����A���~���i�A�`�������Aestrogen�̌��� |
| ���̑��� �w�l�Ȋ֘A �z������ | prolactin�iPRL�j | �����̑O�t | ���`���呣�i���A���[���瑣�i�A���t�ɑ����p�A�Z�����̒��� �����`����ɂ͈��ʂ�PRL������Ώ\���ł���A���`����ʂƌ���PRL�Z�x�͔�Ⴕ�Ȃ� | |
| oxytocin | �����̌�t | ���`�r�o�A�q�{���k�A�R���A��p | ||
| �@ | Kuppermann���� | GnRH������ | TRH������ | |
| �Q�X�^�[�Q���e�X�g | �G�X�g���Q���E�Q�X�^�[�Q���e�X�g | |||
| �Ӌ` | �����o�̊��҂œ������G�X�g���Q���Y���̗L�����݂� | �����o�̊��҂ŃQ�X�^�[�Q���e�X�g�ŏ��ޏo���̂Ȃ��ꍇ�ɁA�q�{�������o�Ƃ̊ӕʂ̂��߂ɍs���� | ���r���E�����o�̊��҂ɂ����āA�����̑O�t��Gn����\���\���݂� | �s�D�E�r����Q���҂ɂ����āA�����̑O�t��PRL����\���\���݂� |
| ���@ | �v���Q�X�e�������o�����^or�ؒ��B10���ȓ��̏��ޏo���̗L�����݂� | �G�X�g���Q�����v���Q�X�e�������o�����^or�ؒ��B���ޏo���̗L�����݂� | GnRH��Ò����A���^�O�E30����E60����Ɍ���LH�EFSH�l�𑪒� | TRH��Ò����A���^�O�E15����E30����̌���PRL�l�𑪒� |
| �]�� | ���ޏo���i�{�j�ˑ�1�x�����o ���ޏo���i�|�j�ˑ�2�x�����o or�q�{�������o | ���ޏo���i�{�j�ˑ�2�x�����o ���ޏo���i�|�j�ˎq�{�������o | ��b�l�E�������Ƃ��� ���`���ˎ��������������o �����ˉ����̐������o �����˗����������o LH���AFSH���`����PCOS | ��b�l���A�������� �˃v�����N�`�m�[�} ��b�l���A�������� �ː��ݐ���PRL���� |
| �r �� �U �� �@ | �N���~�t�F���Ö@ |
| |||||||||||||
| �u�����N���v�`�� �Ö@ |
| ||||||||||||||
| �S�i�h�g���s���Ö@ �ihMG-hCG�Ö@�j |
| ||||||||||||||
| GnRH�Ö@ |
| ||||||||||||||
| �z �� �� �� �� �[ �� �@ | Holmstrom�Ö@ |
| |||||||||||||
| Kaufmann�Ö@ |
| ||||||||||||||
| �G�X�g���Q����[ �Ö@�iHRT�j |
| ||||||||||||||
| �r �� �} �� �� �@ | ���X�e���C�h �z�������� �������^ |
| |||||||||||||
| �U �D �P �� �@ | �Q�X�^�[�Q�� �Ö@ |
| |||||||||||||
| �U �� �o �� �@ | �_�i�]�[�� �Ö@ |
| |||||||||||||
| GnRH�A�S �j�X�g�Ö@ |
| ||||||||||||||
| GnRH�A���^�S �j�X�g�Ö@ |
| ||||||||||||||
| �z��ҊԐl�H���� �iAIH�j |
| ||||||
| �̊O�E��ڐA �iIVF-ET�j |
| ||||||
| �z��q���Ǔ��ڐA �iGIFT�j |
| ||||||
| �����Ǔ��ڐA �iZIFT�j |
|
