出血性素因の検査
| 血小板数 | 正常値は15〜40万/μl。血小板減少が問題となるのは10万/μl以下の場合で、出血傾向をきたすのは5万/μl以下の場合。抗凝固剤のEDTAの作用により、血小板の凝集が起こり、偽性血小板減少症を引き起こすこともある |
血
小
板
機
能
検
査 | 粘着能検査 | ガラスビーズ管法にて行われる。GPⅠb/ⅨとvWFの活性を反映する |
凝集能
検査 | ADP・エピネフリン添加 | 血小板の凝集能を反映する。2段階の凝集反応が起こる |
| コラーゲン添加 | 血小板の凝集能を反映する。二次凝集のみが起こる |
| リストセチン添加 | 血小板の凝集能ではなく、粘着能(GPⅠb/ⅨとvWFの活性)を反映する |
| 血餅退縮検査 | 血小板数、血小板機能を反映する |
| 出血時間 | 一次止血能を反映する。つまり、血小板の数や機能に異常がある場合に延長するが、凝固系には関与しない ※アスピリン服用により延長する |
| プロトロンビン時間(PT) | 外因系凝固因子(FⅠ、FⅡ、FⅤ、FⅦ、FⅩ)の検査 ビタミンKの吸収障害をきたす疾患(閉塞性黄疸などの胆汁分泌不全、腸管吸収不全etc.)、ワーファリン服用、肝機能障害、DICなどで延長する |
| 活性化部分トロンボプラスチン時間(aPTT) | 内因系凝固因子(FⅠ、FⅡ、FⅤ、FⅧ、FⅨ、FⅩ、FXI、FXII)の検査 |
| トロンビン時間 | 検体である血漿にトロンビンを加えて、フィブリンが析出するまでの時間をみるもの。FⅠ・FⅡが関与する他、トロンビンの効果を打ち消す薬剤(ヘパリン、合成抗トロンビン薬etc.)の存在下では延長する |
毛細血管抵抗試験
(Rumpel-Leede試験) | 血小板の数・機能の他、毛細血管の機能を反映する |
血小板および凝固系の異常をきたす疾患
血
管
異
常
に
よ
る
出
血
傾
向 | アレルギ―性紫斑病
(Scho¨nlein-
Henoch紫斑病) |
| 【概念】 | 溶連菌感染後に免疫複合体が生じる⇒毛細血管の透過性↑、脆弱性↑⇒出血傾向(紫斑etc.) |
| 【疫学】 | 3〜7歳の小児期に好発。男女比は2:1 | 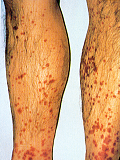 |
| 【症状】 | 上気道炎症状の1〜3週間後に突然発症。3徴は、皮膚症状、関節症状、腹痛(いずれも通常は1週間以内に軽快) ・皮膚症状…無痛性の下肢伸側に好発する点状出血(紫斑)、手足・頭皮・陰嚢などの限局性浮腫
・関節症状…多発性の関節痛・腫脹
・腹痛…疝痛発作が中心で、しばしば嘔吐・下痢を伴う。低年齢層では時に腸重積をきたす
・その他…1〜3週間後からの腎炎症状(血尿が主だが、ネフローゼ症候群に至ることもある) |
| 【検査】 | 毛細血管抵抗試験(Rumpel-Leede試験)で異常、FXIII↓、WBC↑、ESR↑、CRP↑、IgA↑、ASO抗体価↑、補体価→ |
| 【予後】 | 予後は良好で、多くの場合は数週間以内に軽快するが、しばしば再発する(年長児に多い傾向)。腎炎発症例の約5%は難治性腎炎に陥り、人工透析などが必要となる |
| 【治療】 | 対症療法が中心。中等度以上の症例では、消化器症状・関節症状に対してステロイド |
|
Osler-Rendu-Weber病
(遺伝性出血性
末梢血管拡張症) |
| 【概念】 | 細静脈や毛細血管の弾性線維や平滑筋の脱落(AD遺伝)⇒血管拡張⇒血管の容易な破綻⇒出血傾向(粘膜出血etc.) |
| 【症状】 | 成人以降に、粘膜出血(鼻、口腔、消化管etc.)、動静脈瘻形成(主に肺)、皮下の血管拡張 |
| 【検査】 | 貧血のみ(毛細血管抵抗性など、他に異常はきたさない) |
| 【治療】 | 対症療法が中心(貧血に対する鉄剤投与、鼻出血に対するレーザー焼灼療法etc.) |
|
| 偽性血小板減少症 |
| 【概念】 | 血小板が凝集したために血球自動計算機で測定した時に、見かけ上血小板が減少して計測される病態 |
| 【原因】 | まれに基礎疾患として膠原病などがある場合がある |
| 【症状】 | 臨床症状は全くない |
| 【検査】 | 末梢血⇒血小板凝集の所見 |
|
血
小
板
に
よ
る
出
血
傾
向 | 特発性
血小板減少性紫斑病
idiopathic
thrombocytopenic
purpura(ITP) |
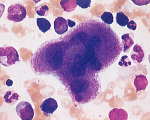
| 【概念】 | 免疫学的機序による血小板の感作⇒脾における血小板破壊⇒血小板数↓⇒出血傾向(紫斑etc.) | 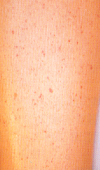 |
| 【分類】 | - 急性型
- 罹患期間が6ヶ月以内。小児に好発する。多くの場合、ウイルス感染が先行し、その回復期に本症が出現する
- 慢性型
- 罹患期間が6ヶ月以上。20〜40歳代の女性に好発する。典型的な自己免疫性疾患 ※Evans症候群=ITP+AIHAの合併
|
| 【症状】 | 急性型⇒ウイルス感染の回復期に突然かつ急激に、皮膚の点状出血(紫斑)、粘膜出血(鼻、口腔、消化管etc.)をきたす 慢性型⇒緩徐発症で、同様の症状をきたす他、脾腫(軽度)を伴う。その他、AIHA、SLE、RA、橋本病などの自己免疫性疾患の合併も認められる ※ITPでは、脾腫はみられない |
| 【検査】 | 末梢血⇒Plt↓、出血時間↑、血餅退縮能↓、毛細血管抵抗性↓、血小板寿命↓ 骨髄⇒巨核球↑ 自己抗体…90%以上で血小板結合性免疫グロブリンG(PAIgG)陽性、直接Coombs試験(+) |
| 【治療】 | 慢性型・緊急事態以外の急性型⇒ステロイドがfirst choice、摘脾がsecond choice
Plt<1万/μl⇒臓器出血・脳出血予防のために免疫グロブリン大量静注(血小板輸血はふつうやらない) |
| 【予後】 | 急性型は6ヶ月以内で治癒する。慢性型では、治癒するのは半数以下で、約20%は難治性ITPに至る |
|
血栓性
血小板減少性紫斑病
thrombotic
thrombocytopenic
purpura(TTP) |
| 【概念】 | 細血管に多数の血栓形成⇒血小板の消費⇒血小板↓⇒出血傾向(紫斑etc.) |
| 【疫学】 | 比較的若年層(10〜40歳代)の女性に好発 | 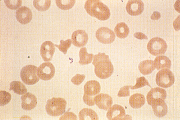 |
| 【原因】 | 時に抗血小板薬であるチクロピジンの副作用として起こる |
| 【病態】 | 出血傾向+血管内溶血(←血栓における赤血球の破壊)+血栓症状(腎障害、精神神経症状etc.)をきたす |
| 【症状】 | 5徴=血小板↓、血管内溶血、精神神経症状、腎障害、発熱
血小板↓…点状出血(紫斑)、粘膜出血(鼻、口腔、消化管、膀胱、女性性器etc.)
血管内溶血…貧血症状、黄疸、肝脾腫etc.
動揺性の精神神経症状…幻覚、せん妄、頭痛、見当識障害、けいれんetc.
腎障害…蛋白尿、血尿、乏尿、進行すれば急性腎不全 |
| 【検査】 | 末梢血⇒Plt↓、出血時間↑、血餅退縮能↓、毛細血管抵抗性↓、凝固系検査→、RBC↓、Ret↑、赤血球の断片化、Coombs試験(−) 骨髄⇒過形成 生化学⇒溶血性貧血の所見(I-Bil↑、LDH↑、GOT↑、ハプトグロビン↓)、血清BUN↑、Cr↑ |
| 【治療】 | 重症例では血漿交換、その他では血漿輸注療法 |
|
溶血性尿毒症症候群
hemolytic uremic
syndrome(HUS) |
| 【概念】 | 微小血管障害性溶血性貧血、血小板減少、急性腎不全を特徴とする症候群。TTPと類似するが、臓器障害は腎が主体 |
| 【疫学】 | 4歳以下の乳幼児に好発 |
| 【原因】 | 腸管出血性大腸菌の産生するVero毒素が原因のことが多い。その他、抗腫瘍薬(マイトマイシンC、5-FU etc.)、免疫抑制薬(シクロスポリンetc.)、経口避妊薬、妊娠・分娩、同種骨髄移植後などに起こることもある |
| 【症状】 | 先行症状として上気道炎、胃腸炎。その後、溶血性貧血、乏尿、急性腎不全(Hb尿、蛋白尿、尿円柱を伴う)etc. ※神経症状は少ない |  |
| 【検査】 | 血液検査⇒Plt↓、Ret.↑、BUN↑、Cre↑、LDH↑、出血時間↑、赤血球破砕症候群(破砕赤血球、多染性、大小不同etc.)、ハプトグロビン↓etc. 尿検査⇒蛋白(+)、潜血(+)、β2-MG↑ |
| 【病理】 | 腎糸球体・細動脈に血栓、フィブリン沈着 |
| 【治療】 | 血液透析、洗浄赤血球輸血、抗凝固療法、抗血小板療法、血漿交換(Vero毒素除去のため)、止血薬(デスモプレシン、抱合型エストロゲンetc.)の投与etc. |
| 【予後】 | 下痢に続いて発症した場合は、比較的予後良好 |
|
| 本態性血小板血症 |
| 【概念】 | 異常クローンをもった骨髄巨核球が腫瘍性増殖⇒機能異常を有する血小板↑⇒血栓傾向・出血傾向 |
| 【疫学】 | 60歳前後の高齢者に多い |
| 【症状】 | 慢性の経過で、血栓傾向と出血傾向(皮膚の点状出血(紫斑)、粘膜出血)をきたす |
| 【検査】 | 末梢血⇒Plt↑↑、血小板の形態異常、出血時間↑、血餅退縮能↓、毛細血管抵抗性↓、vWF↓ |
| 【治療】 | 血小板瀉血、ヒドロキシウレア投与 ※血小板輸血は禁忌 |
|
Bernard-Soulier
症候群(BSS) |
| 【概念】 | GPⅠb/Ⅸ複合体の先天的欠損(AR遺伝)⇒血小板の粘着能↓⇒出血傾向 |
| 【症状】 | 生後早期から中等度〜高度の出血傾向(皮膚の点状出血(紫斑)、粘膜出血) |
| 【検査】 | 末梢血⇒Plt→、巨大血小板の出現、出血時間↑、ガラスビーズ管試験にて粘着能↓、リストセチンによる凝集反応↓(ADP・エピネフリン・コラーゲンによる凝集反応→) |
| 【治療】 | 根本的な治療法なし |
|
| 放出障害症 |
| 【概念】 | ADPやTXA2の放出機能の障害⇒一次止血栓形成不全⇒出血傾向 |
| 【分類】 | storage pool deficiency(SPD)…血小板に顆粒が存在しない。Wiskott-Aldrich症候群もこの一種
放出機構異常症…顆粒は存在するが、放出できない |
|
血小板無力症
(Glanzmann病) |
| 【概念】 | GPⅡb/Ⅲa複合体が先天的に欠損or低下(AR遺伝)⇒血小板の凝集能障害⇒出血傾向 |
| 【分類】 | GPⅡb/Ⅲa複合体の欠損がⅠ型、低下のみがⅡ型 |
| 【症状】 | 生後早期から軽度〜中等度の出血傾向(皮膚の点状出血(紫斑)、粘膜出血) |
| 【検査】 | 末梢血⇒Plt→、血小板の形態異常(−)、出血時間↑、粘着能→、ADP・エピネフリン・コラーゲンによる凝集反応↓(リストセチンによる凝集反応↓)、血餅退縮能↓ |
| 【治療】 | 根本的な治療法なし。出血に対しては血小板輸血が行われる |
|
凝
固
系
の
異
常
を
き
た
す
疾
患 | 血友病
hemophilia |
| 【概念】 | 血友病A…FⅧの活性低下(XR遺伝)⇒凝固系の異常⇒出血傾向(深部出血)
血友病B…FⅨの活性低下(XR遺伝)⇒凝固系の異常⇒出血傾向(深部出血) |
| 【疫学】 | 血友病A:B=5:1。遺伝性疾患ではあるが、約40%は孤発例が占める |
| 【分類】 | 凝固因子の活性により、1%以下を重症、1〜5%を中等症、5〜20%を軽症とよぶ |
| 【症状】 | 軽症例…ほぼ無症状。動脈損傷時に止血困難がみられる程度
重症例…乳幼児期から、関節内出血(⇒熱感と腫脹を伴う関節痛、関節の変形・拘縮)、筋肉内出血(⇒筋拘縮、末梢神経圧迫による神経麻痺) ※本症では筋注は禁忌 |
| 【検査】 | 末梢血⇒Plt→、血小板機能→、出血時間→、aPTT↑、PT→ |
| 【治療】 | 凝固因子の補充(クリオプレシピテートetc.)、関節・筋症状緩和のためのリハビリ |
|
| 第XIII因子欠乏症 |
| 【症状】 | 新生児期の臍帯出血 |
| 【検査】 | 末梢血⇒PT→、aPTT→ |
|
von Willebrand病
(vWD) |
| 【概念】 | vWFの先天的欠乏(主にAD遺伝)⇒血小板の粘着能障害+FⅧの不安定化⇒一次止血栓・二次止血栓とも形成不十分⇒出血傾向 |
| 【分類】 | Ⅰ型:vWFの産生低下、Ⅱ型:異常なvWF産生、Ⅲ型:vWF遺伝子の両方が異常(ホモ接合体) |
| 【症状】 | 乳幼児期から、皮膚の点状出血(紫斑)、粘膜出血(特に鼻)。関節内出血や筋肉出血はⅢ型を除いて滅多にみられない |
| 【検査】 | 末梢血⇒Plt→、粘着能↓、出血時間↑、リストセチンによる凝集反応↓(ADP・エピネフリン・コラーゲンによる凝集反応→)、aPTT↑、PT→
※重症度の指標として、リストセチンコファクター活性(RCof)が用いられる |
| 【治療】 | vWFを大量に含んだFⅧ製剤(クリオプレシピテートetc.)の投与、DDAVP(ADH誘導体)の点鼻or静注 |
|
循環抗凝固因子に
よる出血傾向 |
| 【概念】 | 特定の凝固因子の活性を阻害する自己抗体が後天的に産生される病態 |
| 【原因】 | 基礎疾患…自己免疫疾患、リンパ系腫瘍、妊娠、薬剤投与、特発性etc. |
| 【症状】 | 出血傾向が主 |
| 【検査】 | 血液検査⇒Plt→、出血時間→、PT↑or aPTT↑(正常血漿添加による補正なし)etc. |
|
抗リン脂質抗体
症候群(APS) |
| 【概念】 | 凝固因子に関係するリン脂質に対する自己抗体の産生⇒凝固系の機能↓⇒血栓形成傾向 |
| 【原因】 | 基礎疾患…SLEが最多だが、SLE以外の膠原病、悪性腫瘍、感染症、クロルプロマジン内服などでもみられる |
| 【症状】 | 静脈血栓症…下肢・腎・網膜などの深部静脈血栓症、Budd-Chiari症候群、肺塞栓症etc.
動脈血栓症…心筋梗塞、網膜動脈血栓、脳血管障害、末梢動脈閉塞etc.
その他…習慣性流産、網状皮斑、溶血性貧血、片頭痛、舞踏病、てんかん、肺高血圧etc. |
| 【検査】 | 血液検査⇒aPTT↑、PT→(正常血漿添加時にも不変)、Plt↓、梅毒血清反応にてBFP etc.
自己抗体⇒ループスアンチコアグラント(+)、抗カルジオリピン抗体(+)、しばしば抗核抗体(+)etc. |
| 【治療】 | 抗血栓療法(ワーファリン、ヘパリン)、血栓溶解療法(ウロキナーゼ、t-PA) |
|
| ビタミンK欠乏症 |
| 【疫学】 | 新生児に多い。その他、抗生物質投与時、肝障害時にもみられる |
| 【症状】 | 紫斑、臓器内出血 |
| 【検査】 | PT↑、トロンボテスト↓ |
| 【治療】 | Vit. K投与 |
|
線
溶
亢
進
に
よ
る
出
血
傾
向 | 播種性
血管内凝固症候群
disseminated
intravascular
coagulation(DIC) |
| 【概念】 | 組織因子or組織因子様物質の産生↑⇒全身の細小血管内で播種性に血栓形成⇒血小板・凝固因子の消耗性減少⇒出血傾向 |
| 【原因】 | 基礎疾患としては、固形癌が45%、感染症が16%、白血病が15%。その他、劇症肝炎、大動脈瘤、糖尿病性昏睡、熱傷、脱水、巨大血管腫(Kasabach-Merritt症候群)、常位胎盤早期剥離、羊水塞栓etc. |
| 【症状】 | 出血傾向…皮膚の点状出血、粘膜出血(鼻、消化管etc.)、深部出血、染み出るような出血(←線溶系の亢進による)
血栓形成…脳・肺・腎・肝・消化管などで虚血症状
多臓器不全(←出血・血栓の結果)⇒ショック症状 |
| 【診断】 |
DICの診断基準
| Ⅰ | 基礎疾患 あり 1点 なし 0点 |
| Ⅱ | 臨床症状 あり 1点 なし 0点
臓器症状 あり 1点 なし 0点 |
| Ⅲ | 検査所見
・血清FDP(μg/ml)
40以上:3点、20〜40:2点、10〜20:1点、10以下:0点
・血小板数(109/l )
50以下:3点、50〜80:2点、80〜120:1点、120以上:0点
・血漿フィブリノーゲン(g/l )
1.0以下:2点、1.0〜1.5:1点、1.5以上:0点
・PT 1.67以上:2点、1.25〜1.67:1点、1.25以下:0点 |
| Ⅳ | 判定
7点以上:DIC、6点:DICの疑い、5点以下:DICの可能性は少ない |
|
|
| 【検査】 | 血小板・凝固因子の消費…Plt↓、出血時間↑、血餅退縮能↓、毛細血管抵抗性↓、aPTT↑、PT↑、フィブリノーゲン値↓、ATⅢ↓。DICの準備状態においては、TAT値↑、F1+2↑、FPA↑、FPB↑、SFMC↑ 線溶系の亢進…血清FDP↑↑、Dダイマー↑、α2PI↓。早期診断には、FPBP15-42↑、PIC↑ その他…末梢血中の断片化赤血球、ESR↓↓(著しい遅延) |
| 【治療】 | 基礎疾患の治療+抗凝固療法(ヘパリン+ATⅢ、合成抗トロンビン薬)+補充療法(血小板輸血、新鮮凍結血漿補充) |
|